Inhaltsverzeichnis:
Diabetische Fußinfektion: Ursachen, Symptome und Behandlungsmöglichkeiten
Diabetische Fußinfektionen sind eine ernsthafte Komplikation, die häufig bei Menschen mit Diabetes auftritt. Diese Infektionen können entstehen, wenn die Nerven und Blutgefäße in den Füßen durch ständig erhöhte Blutzuckerwerte geschädigt sind. Dies führt zu einer verminderten Sensibilität und Durchblutung, wodurch Wunden langsamer heilen und ein höheres Risiko für Infektionen entsteht.
Die Pathophysiologie dieser Erkrankungen zeigt, wie Diabetes das Immunsystem schwächt und die natürliche Abwehr gegen Bakterien verringert. Dies macht es besonders wichtig, Fußverletzungen sofort zu behandeln, um schwerwiegende Folgen zu vermeiden. Ohne rechtzeitige und angemessene Behandlung können sich kleine Verletzungen schnell zu schwerwiegenden Infektionen entwickeln, die zu weiteren Komplikationen führen können.
Das Verständnis der Risiken und der Symptome einer diabetischen Fußinfektion ist entscheidend für eine schnelle Intervention. Durch präventive Maßnahmen und regelmäßige Fußkontrollen können Betroffene das Risiko erheblich reduzieren und ihre Lebensqualität verbessern.
Diabetische Fußinfektion: Pathophysiologie und Ursachen
Der diabetische Fuß ist häufig das Resultat komplexer Veränderungen im Körper von Menschen mit Diabetes. Einzelne Faktoren können die Entstehung und Schwere von Fußinfektionen beeinflussen. Die vorstehenden Ursachen sind Durchblutungsstörungen, Neuropathie und eine Immunschwäche.
Durchblutungsstörungen
Eine verminderte Durchblutung ist eine häufige Folge von Diabetes. Dies geschieht durch Arteriosklerose, die den Blutfluss zu den Füßen einschränkt. Wenn die Blutgefäße verengt sind, können Wunden langsamer heilen und Infektionen haben leichtes Spiel.
Symptome von Durchblutungsstörungen sind oft kalte Füße, Schmerzen beim Gehen und blasse Haut. Diese Symptome zeigen an, dass die Füße nicht ausreichend mit Sauerstoff und Nährstoffen versorgt werden. Dadurch erhöht sich das Risiko für Geschwüre und Infektionen.
Neuropathie
Neuropathie ist eine weitere häufige Erkrankung bei Diabetikern. Sie resultiert aus einer Schädigung der Nerven, die das Empfinden in den Füßen beeinflusst. Diese Taubheit kann dazu führen, dass Verletzungen nicht bemerkt werden.
Ohne das Gefühl für Schmerzen und Druck können kleine Verletzungen schnell schwerwiegende Folgen haben. Diese Verletzungen können sich infizieren und sich zu ernsthaften Problemen entwickeln. Eine gute Fußpflege ist für Menschen mit Neuropathie besonders wichtig, um Komplikationen zu vermeiden.
Immunschwäche bei Diabetikern
Bei Diabetes kann die Immunabwehr geschwächt sein. Ein hoher Blutzuckerspiegel beeinträchtigt die Fähigkeit des Körpers, Infektionen zu bekämpfen. Dies macht Diabetiker anfälliger für bakterielle und pilzbedingte Infektionen.

Risikofaktoren für eine Immunschwäche sind schlechte Blutzuckerkontrolle und andere Begleiterkrankungen. Diese Faktoren erhöhen die Wahrscheinlichkeit schwerer Infektionen, die besondere Aufmerksamkeit und Behandlung benötigen. Menschen mit Diabetes sollten regelmäßig ihren Blutzuckerspiegel im Auge behalten, um die Abwehrkräfte zu stärken.
Diabetische Fußinfektion: Diagnostische Verfahren
Die Diagnose einer diabetischen Fußinfektion erfolgt durch verschiedene Verfahren, die helfen, die Schwere der Infektion zu bestimmen. Es ist wichtig, eine genaue Diagnose zu stellen, um die geeignete Behandlung zu wählen.
Bildgebung: CT und MRT
Die bildgebenden Verfahren wie CT (Computertomographie) und MRT (Magnetresonanztomographie) sind wesentlich für die Diagnose von diabetischen Fußinfektionen. Diese Technologien ermöglichen eine detaillierte Ansicht des Fußes, einschließlich der Weichteile, Knochen und Gelenke.
CT kann besonders hilfreich sein, um mögliche Abszesse oder tiefere Infektionen zu erkennen. Mit dieser Methode werden Querschnittsbilder erzeugt, die klare Details über den Zustand des Gewebes liefern.
MRT bietet Vorteile bei der Beurteilung von Weichteilstrukturen und kann Entzündungen besser sichtbar machen. Diese Methode verwendet Magnetfelder und Radiowellen, um hochauflösende Bilder zu erzeugen, was für die Bewertung von Infektionen von großem Nutzen ist.
Inspektion und Palpation
Die Inspektion und Palpation sind grundlegende Techniken bei der Diagnose von diabetischen Fußinfektionen. Der Arzt untersucht den Fuß gründlich auf Sichtzeichen einer Infektion wie Rötung, Schwellung oder Eiterbildung.
Bei der Palpation tastet der Arzt die betroffenen Bereiche ab, um Empfindlichkeiten oder feste Knoten zu erkennen. Dieser einfache, aber effektive Prozess ist entscheidend, um die Schwere der Infektion und das Vorhandensein von Geschwüren zu beurteilen.
Zusätzlich wird auch nach Veränderungen der Haut, wie Deformationen oder Druckstellen, geschaut. Diese physische Untersuchung ist oft der erste Schritt in der Diagnose und hilft, weitere nötige Tests festzulegen.
Laboruntersuchungen
Laboruntersuchungen spielen eine entscheidende Rolle bei der Diagnose von diabetischen Fußinfektionen. Dazu gehört die Analyse von Blut- und Wundabstrichen. Blutuntersuchungen helfen dabei, Entzündungsmarker und andere Hinweise auf Infektionen zu identifizieren.
Ein Wundabstrich kann zur Bestimmung des Erregertyps und seiner Empfindlichkeit gegenüber Antibiotika genutzt werden. Dies ermöglicht eine gezielte Behandlung.
Zusätzlich werden manchmal Kulturen der Wunde angelegt, um spezifische Bakterien zu isolieren. Diese Informationen sind wichtig, um die passendsten Medikamente auszuwählen und die Therapie zu optimieren.
Diabetische Fußinfektion: Klinische Erscheinungsbilder
Diabetische Fußinfektionen zeigen verschiedene klinische Erscheinungsbilder. Diese Symptome und Wundformen sind wichtig für die Diagnose und Behandlung. Eine schnelle Erkennung kann entscheidend sein, um schwerwiegende Komplikationen zu vermeiden.
Infektionssymptome
Die Symptome einer diabetischen Fußinfektion können vielfältig sein. Häufige Anzeichen sind Rötung, Schwellung und Überwärmung des betroffenen Bereichs.
Zusätzlich können Schmerzen und eine erhöhte Empfindlichkeit auftreten.
Bei schwereren Infektionen können auch Eiterbildung, Fieber und allgemeines Unwohlsein auftreten. Diese Symptome sind ein Hinweis darauf, dass eine Behandlung notwendig ist. Eine schnelle Erkennung und Intervention sind entscheidend, um die Ausbreitung der Infektion zu verhindern.
Erscheinungsformen von Geschwüren
Bei diabetischen Fußinfektionen können verschiedene Geschwürformen auftreten. Diese Geschwüre sind oft tief und können nässend sein. Sie sind häufig von Eiter umgeben und zeigen manchmal Anzeichen von Nekrose.
Die häufigsten Typen sind:
- Neuropathische Geschwüre: Entstehen durch Nervenschäden und zeigen meist keine Schmerzen.
- Ischämische Geschwüre: Entstehen aufgrund einer schlechten Durchblutung, oft schmerzhaft und trocken.
- Kombinierte Geschwüre: Eine Mischung aus neuropathischen und ischämischen Eigenschaften.
Die genaue Art des Geschwürs hilft bei der Auswahl der richtigen Behandlung. Es ist wichtig, diese Erscheinungsformen zu erkennen, um Komplikationen zu vermeiden.
Diabetische Fußinfektion: Therapie und Behandlungsansätze
Die Therapie von diabetischen Fußinfektionen erfordert eine gezielte Herangehensweise. Es gibt verschiedene Behandlungsstrategien, die von konservativen Methoden über chirurgische Optionen bis hin zu speziellen Wundpflege-Techniken reichen.
Konservative Behandlung
Die konservative Behandlung beginnt mit der Kontrolle des Blutzuckerspiegels. Ein stabiler Zuckerspiegel fördert die Wundheilung und verringert das Infektionsrisiko.
Zudem werden entzündungshemmende Medikamente eingesetzt. Diese helfen, Schwellungen und Schmerzen zu reduzieren.
Eine gründliche Wundreinigung ist wichtig. Betroffene sollten regelmäßig die Füße auf Risse oder Verletzungen prüfen.
Die Auswahl von geeigneten Schuhen und Einlagen ist entscheidend. Schuhe sollten gut passen und Druckstellen vermeiden.
Regelmäßige Kontrollen bei Fachärzten sind wichtig, um den Heilungsprozess zu überwachen und mögliche Komplikationen frühzeitig zu erkennen.
Chirurgische Interventionen
Wenn die konservative Behandlung nicht ausreicht, können chirurgische Interventionen notwendig sein. Das Ziel ist es, infiziertes Gewebe zu entfernen. Dies hilft, eine weitere Ausbreitung der Infektion zu verhindern.
Chirurgische Eingriffe können variieren. In schweren Fällen kann eine Amputation nötig sein.
Eingriffe wie die sogenannte „Korrektur von Fehlstellungen“ können ebenfalls durchgeführt werden. Diese helfen, Druckstellen zu entlasten und die Fußform zu verbessern.
Nach einem chirurgischen Eingriff ist eine strikte Nachsorge erforderlich. Patienten sollten die Wunde regelmäßig überprüfen lassen, um sicherzustellen, dass keine neuen Infektionen auftreten.
Debridement
Das Debridement ist ein entscheidender Schritt in der Behandlung von Fußinfektionen. Dabei wird abgestorbenes oder infiziertes Gewebe von der Wunde entfernt.
Es gibt verschiedene Methoden des Debridements. Mechanisches Debridement erfolgt manuell oder mit speziellen Instrumenten.
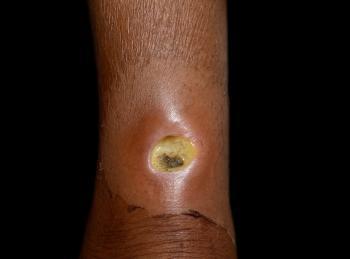
Enzymatisches Debridement nutzt Chemikalien, um abgestorbenes Gewebe aufzulösen. Dies geschieht schonender, ist aber oft zeitaufwändiger.
Die Entscheidung für eine Methode hängt vom Zustand der Wunde ab. Fachpersonal entscheidet die geeignete Technik, um eine optimale Heilung zu gewährleisten.
Regelmäßiges Debridement trägt dazu bei, das Infektionsrisiko zu senken und die Heilungszeit zu verkürzen.
Diabetische Fußinfektion: Prävention und Vorsorge
Um das Risiko einer diabetischen Fußinfektion zu senken, sind sorgfältige Fußpflege, Aufklärung und gesunde Lebensstiländerungen entscheidend. Diese Maßnahmen helfen, Probleme frühzeitig zu erkennen und die allgemeine Fußgesundheit zu fördern.
Fußpflege und Hygiene
Eine gründliche Fußpflege ist unerlässlich. Tägliches Waschen der Füße mit warmem Wasser und milder Seife hilft, Schmutz und Bakterien zu entfernen. Die Füße sollten nach dem Waschen gut abgetrocknet werden, besonders zwischen den Zehen, um Feuchtigkeit zu vermeiden.
Regelmäßige Fußinspektionen sind wichtig. Jeder sollte seine Füße täglich auf Rötungen, Blasen oder Schnitte überprüfen. Abgerundete Fußnägel müssen regelmäßig geschnitten werden, um eingewachsene Nägel zu verhindern. Pflegeprodukte wie feuchtigkeitsspendende Cremes können trockene Haut verhindern, dürfen aber nicht zwischen den Zehen aufgetragen werden, um Hefepilzinfektionen zu vermeiden.
Bildung und Schulungen
Bildung spielt eine große Rolle bei der Fußgesundheit. Diabetiker sollten regelmäßig über die Risiken von Fußkomplikationen aufgeklärt werden. Schulungen können Informationen zu Fußpflege, regelmäßigen Untersuchungen und der Erkennung von Problemen bieten.
Gesundheitsdienstleister können Workshops oder Informationsveranstaltungen anbieten, um wichtige Kenntnisse weiterzugeben. Die Teilnahme an Schulungen hilft, Vertrauen aufzubauen und Selbstbewusstsein in der Fußpflege zu fördern.
Lebensstiländerungen
Lebensstiländerungen sind wichtig zur Vorbeugung von Fußinfektionen. Eine ausgewogene Ernährung trägt zur Blutzuckerregulation bei, was das Risiko von Komplikationen senkt. Regelmäßige Bewegung verbessert die Durchblutung der Füße.
Das Tragen von geeignetem Schuhwerk ist ebenfalls wichtig. Es sollte gut passen und genügend Platz für die Zehen bieten. Menschen mit Diabetes sollten enge Schuhe oder hohe Absätze vermeiden, da diese Blasen und Druckstellen verursachen können.
Diabetische Fußinfektion: Management und Nachsorge
Die wirksame Betreuung von diabetischen Fußinfektionen erfordert eine gründliche Planung und kontinuierliche Nachsorge. Die Pflege kann je nach Schwere der Infektion sowohl ambulante als auch stationäre Optionen umfassen. Zudem ist die Heilung und eine mögliche Rekonstruktion des betroffenen Gewebes entscheidend für eine vollständige Genesung. Verschiedene Angebote zur Nachsorge unterstützen den Heilungsprozess und fördern die Gesundheit.
Ambulante und Stationäre Pflege
Ambulante Pflege ist oft die erste Wahl bei weniger schweren Infektionen. Patienten erhalten regelmäßige Wundkontrollen und Pflegeanleitungen. Dies schließt das tägliche Waschen und Trocknen der Füße sowie die Anwendung von Salben und Verbänden ein.
Stationäre Pflege wird notwendig, wenn die Infektion schwerwiegender ist. Patienten müssen möglicherweise operiert werden, um abgestorbenes Gewebe zu entfernen. In einem Krankenhaus erhalten sie auch Antibiotika und andere Medikamente. Fachpersonal überwacht den Heilungsprozess genau.
Heilung und Rekonstruktion
Die Heilung von diabetischen Fußinfektionen kann komplex sein. Wichtige Faktoren sind die Durchblutung und der Zustand des Gewebes. Ärzte können spezielle Verbände verwenden, um die Heilung zu unterstützen. Manchmal ist eine rekonstruktive Operation erforderlich, um Funktionsfähigkeit und Aussehen des Fußes zu bewahren.
Rekonstruktion kann Folgendes umfassen:
- Gewebetransplantationen für schwer geschädigte Bereiche
- Korrekturoperationen, um Fehlstellungen zu beheben
Diese Verfahren erfordern sorgfältige Planung und Nachsorge.
Angebote zur Nachsorge
Nach der Behandlung sind Nachsorgeangebote entscheidend. Sie helfen Patienten, Rückfälle zu vermeiden und ihre Fußgesundheit zu unterstützen.
Zu den verfügbaren Services zählen:
- Schulungen zur Fußpflege, um das Risiko zukünftiger Infektionen zu minimieren
- Regelmäßige Kontrollen durch Fachpersonal
- Verfügbare Hilfsmittel, wie spezielle Schuhe oder Einlagen
Diese Ressourcen stellen sicher, dass der Patient gut informiert und betreut bleibt, was essenziell für die Aufrechterhaltung der Fußgesundheit ist.
Diabetische Fußinfektion: Operative Eingriffe und Amputation
Im Fall einer diabetischen Fußinfektion sind operative Eingriffe manchmal notwendig. Diese Verfahren können von minoren bis zu majoren Amputationen reichen, je nach Schweregrad und Ausbreitung der Infektion. In der folgenden Diskussion werden die verschiedenen Arten von Amputationen und die Rehabilitation nach diesen Eingriffen behandelt.
Minor- und Majoramputationen
Minoramputationen umfassen in der Regel das Entfernen von Teilen eines Fußes, wie z.B. die Zehen. Diese Eingriffe sind weniger umfangreich und werden oft durchgeführt, um eine weitere Ausbreitung von Infektionen zu stoppen.
Majoramputationen betreffen größere Bereiche, wie den gesamten Fuß oder sogar das Bein. Diese Operationen haben erhebliche Auswirkungen auf die Lebensqualität des Patienten. Die Entscheidung für eine Majoramputation wird meist getroffen, wenn konservative Behandlungen versagen oder eine ernsthafte Bedrohung für die Gesundheit besteht.
Die Komplikationen können Schmerzen, Infektionen und Schwierigkeiten bei der Wundheilung umfassen. Eine sorgfältige medizinische Bewertung ist entscheidend, um den besten Ansatz für den jeweiligen Fall zu finden.
Rehabilitation nach Amputation
Die Rehabilitation nach einer Amputation ist ein wichtiger Schritt im Genesungsprozess. Sie umfasst physikalische Therapie und psychologische Unterstützung. Ziel ist es, die Mobilität zu verbessern und den Patienten bei der Anpassung an neue Lebensumstände zu helfen.
In der Regel beginnt die Rehabilitation kurz nach der Operation. Amputierte erhalten spezielle Prothesen, um Mobilitätsverlust zu minimieren. Physio- und Ergotherapie unterstützen die Wiedererlangung der Kraft und Beweglichkeit.
Darüber hinaus sind Nachsorgeuntersuchungen wichtig, um mögliche Komplikationen frühzeitig zu erkennen. Eine umfassende Unterstützung erhöht die Chancen auf eine erfolgreiche Rehabilitation und ein aktives Leben nach der Amputation.
